从临床角度聊聊:性激素六项检查,这些细节患者要知道
图源网络,侵删
门诊中,常遇到患者拿着性激素六项报告询问:“医生,我这指标高了一点点,是不是很严重?” 其实,这六项激素的解读需要结合临床症状、病史和检查时机,不能单看数字下结论。以下从临床视角,说清楚这项检查的 “门道”。
一、为什么要查性激素六项?
门诊中,这项检查常被开具,主要是为了排查内分泌紊乱相关的问题。
比如:
1. 月经不调的患者,通过它判断是卵巢功能下降还是多囊卵巢综合征;
2. 备孕女性,评估卵巢储备功能和排卵情况;
3. 出现异常出血、闭经、乳房溢乳等症状时,排查垂体或卵巢的病变。
简单说,它就像内分泌系统的 “体检表”,能帮助找到问题的大致方向。
二、六项指标临床意义各不同
拿到报告后,医生会重点关注这几项的联动变化,而不是单一数值:
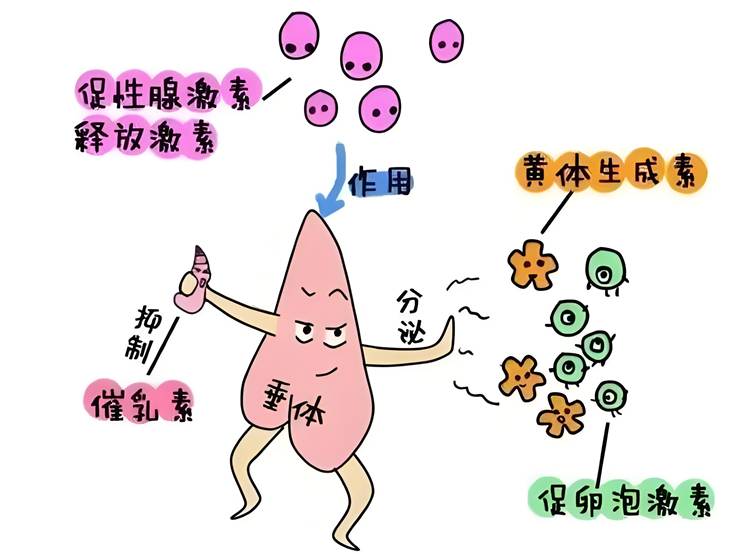
1. FSH(促卵泡生成素)+ LH(促黄体生成素)
Ø 这两项是垂体分泌的 “调控信号”。基础期(月经第 2-4 天)FSH 升高,往往提示卵巢储备功能下降 —— 比如 FSH>10mIU/mL 时,会结合患者年龄(如 35 岁以上)建议进一步查 AMH;若 FSH>25mIU/mL,需警惕卵巢早衰。
Ø 若 LH/FSH 比值>2,同时睾酮偏高、月经稀发,多囊卵巢综合征的可能性就很大,这时会建议结合 B 超看卵巢是否有多囊样改变。
2. E2(雌二醇)
Ø 基础期 E2 过低,可能提示卵巢功能差,但青春期女性、过度节食者也可能出现,需要结合年龄和 BMI 判断。
Ø 若 E2 过高,要排除卵巢囊肿或提前排卵的可能,这时会建议复查或做 B 超。
3. P(孕酮)
Ø 黄体期(月经第 21-23 天)查孕酮最有意义:若>5ng/mL,说明可能有排卵;若始终偏低,可能是黄体功能不足,这也是部分女性月经周期短、反复流产的原因之一。
4. T(睾酮)
Ø 女性睾酮轻度升高,可能出现多毛、痤疮,常见于多囊卵巢综合征;若明显升高,需排查肾上腺或卵巢的器质性病变(如肾上腺皮质增生、卵巢肿瘤)。
5. PRL(泌乳素)
Ø 这项指标很 “敏感”,熬夜、情绪紧张、甚至抽血前揉了乳房,都可能让结果偏高。若轻度升高,会建议患者下次空腹、安静状态下复查;若持续>200ng/mL,需做头颅 MRI 排查垂体微腺瘤。
三、患者最常问的 3 个问题
1. “医生,我月经一直不准,随时都能查吗?”
最好选月经第 2-4 天查基础水平,若长期闭经,可随时查(相当于基础期)。查之前一晚别熬夜,早上 9-11 点抽血,空腹静坐 15 分钟,避免情绪波动影响泌乳素结果。
2. “指标稍微超出参考范围,需要治疗吗?”
轻度异常且无症状,先别慌。比如一次泌乳素偏高,可能是临时因素导致,复查后正常就无需处理;但如果伴随月经闭经、溢乳,就要进一步检查。
3. “查了正常,是不是就说明没问题?”
不一定。性激素六项正常,不代表排卵一定正常(比如黄素化未破裂卵泡综合征),这时可能需要结合排卵试纸、B 超监测进一步判断。
四、建议
1. 检查结果异常,别自己百度对号入座,更别乱买 “调理激素” 的保健品,临床见过不少因乱吃保健品导致激素紊乱加重的案例。
2. 拿到报告后,带上月经记录(周期、经量变化)和既往病史,医生才能更精准解读。
3. 内分泌问题往往需要结合生活方式调整:比如多囊患者要控制体重,卵巢功能下降者要避免熬夜、过度劳累,这些比单纯用药更重要。
性激素六项是临床诊断的 “辅助工具”,不是唯一标准。医生更看重 “症状 - 检查 - 病史” 的结合,所以就诊时尽量把情况说清楚,别漏掉任何细节——这才是精准诊疗的关键。
![]() 湘公网安备 43010502001159号
湘公网安备 43010502001159号