当康复科患者家属兴奋地举着手机说:“医生你看!我爸扶着墙能走十多米了!”,康复师们却常常忧心忡忡。这看似进步的“几步”,可能暗藏风险。
一、异常步态,常被误读
家属看到的“行走能力”,可能掩盖了以下高风险步态模式:
画圈步态/剪刀步态:看似患腿在前进,实则是健侧腰肌过度用力拖拽的结果。这不仅效率低下,更会加重健侧负担。
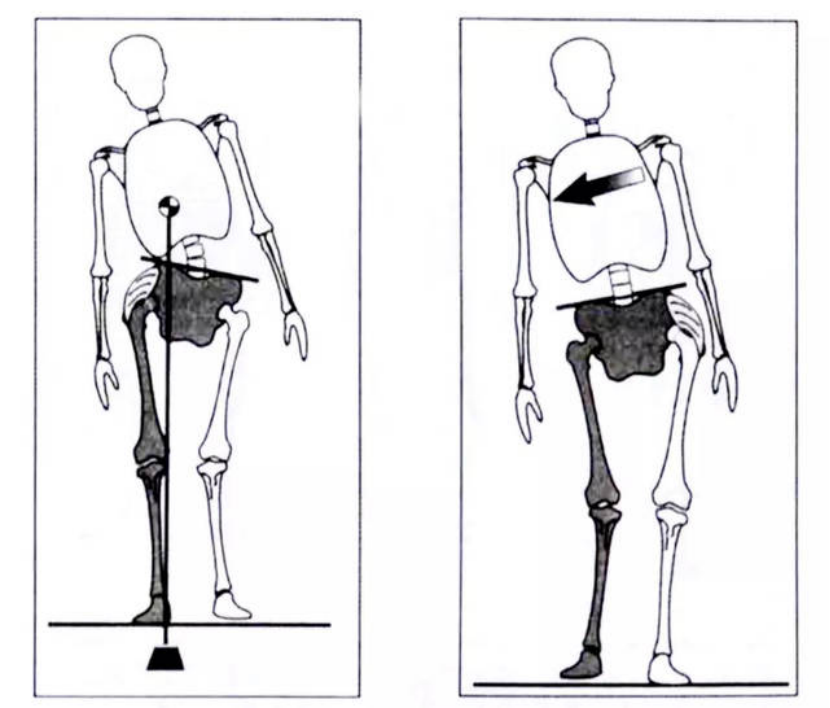
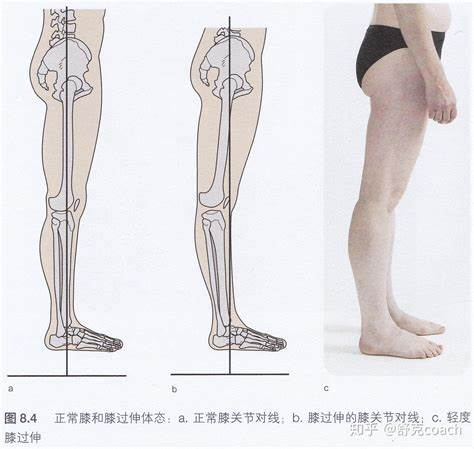
膝反张步态(膝过伸):膝盖向后反弓(即使是轻微的5°),也会使半月板承受额外巨大的压力(可增加20公斤以上),加速关节磨损和损伤。
痉挛步态:小腿三头肌持续痉挛紧绷,如同被过度拉伸的橡皮筋,长期如此极易导致跟腱撕裂等严重后果。

代偿步态短期内看似可行,长期却会导致肌肉骨骼系统损伤加剧、步态模式固化难以纠正,甚至引发新的疼痛和功能障碍。
二、科学康复,循序渐进最重要
神经损伤后的步行功能重建,是一个精细的神经元重塑过程。康复的核心原则是:“宁可慢练规范动作,不可快走异常步态”。以下是规范化训练的阶段性指南:
1. 卧床期:基础能力建设
关节活动度训练:主/被动运动,预防关节僵硬挛缩。
体位转移训练:床上平移、翻身、卧-坐转移等。
核心肌群激活训练:如卷腹、桥式运动(单桥/双桥),为站立行走奠定基础。

2. 坐位到站立过渡期:建立平衡与转移能力
坐位平衡训练:逐步进阶(1级静态平衡→2级自动态平衡→3级他动态平衡)。
坐-站转移训练:规范动作要点(双脚与肩同宽,足跟微落后于膝;Bobath握手;身体前倾使肩过膝线后缓慢站起)。
站立平衡训练:同样需完成三个阶段的进阶(静态→自动态→他动态平衡)。
3. 步行前准备期:重心控制与负重训练
重心转移训练:在平行杠内安全练习左右、前后重心转移。
患侧负重训练:逐步增加患腿承重,目标达到体重的3/4以上,再进行迈步尝试。
迈步模式训练:利用“跨障碍物”、“前后定点迈步”等方法建立正确迈步动作模式。
4. 步行及功能性训练期:
日常生活原则:“健侧先上,患侧先下”。
康复训练原则:可反其道而行(如患侧先上),以增加患侧控制难度,强化训练效果。
步行训练:在治疗师保护与手法引导下(常位于患侧或后方),确保髋、膝、踝协调运动,进行各方向(前、后、侧向)步行练习。
三、家庭康复指南:安全参与,助力康复
家属的参与至关重要,但需掌握正确方法。家庭训练时要避免架着腋窝拖行,极易导致肌肉拉伤、关节扭伤。平时可以多采取桥式运动、坐位踏步等方式强化臀部与核心肌群,模拟行走节奏,激活下肢肌肉。
当出现夜间小腿抽筋,可能是肌肉过度代偿疲劳的信号;走路后膝盖发热或肿胀,可能提示关节内炎症或半月板等结构存在潜在磨损。
针对复杂的代偿步态问题,可借助创新康复辅具——GCAB步行矫正辅助带,通过独特设计的弹性带与非弹性带组合及长度比例调节,灵活实现“辅助”或“限制”功能,适应不同康复阶段需求。
四、关键判断:何时才能真正安全行走?
康复医生评估患者可开始步行训练的核心达标信号包括:
负重能力:患侧腿能独立负重站立≥10秒,行走时有能力主动先迈患腿。
静态平衡:蒙眼站立时,身体晃动幅度<15°(表明本体感觉和平衡控制达标)。
动作连贯性:能流畅完成“单腿站立-抬腿-迈步”的连贯动作序列。



![]() 湘公网安备 43010502001159号
湘公网安备 43010502001159号
